- Pengarang Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:14.
- Terakhir diubah 2025-01-24 08:58.
Streptoderma adalah patologi infeksi yang terjadi dengan kerusakan pada epidermis. Penyakit ini mudah menular dan menyebar dengan cepat. Paling sering, anak-anak usia prasekolah dan sekolah dasar jatuh sakit. Hal ini disebabkan oleh fakta bahwa sistem kekebalan tubuh anak belum sepenuhnya berkembang. Pengobatan streptoderma harus dimulai sedini mungkin, sampai penyakit telah mempengaruhi lapisan dalam kulit dan belum masuk ke tahap kronis. Pada tahap awal, penyakit ini sembuh dengan cepat dan tidak meninggalkan bekas di kulit.
Patogen
Agen penyebab streptoderma adalah streptokokus. Bakteri ini biasanya terdapat pada epidermis pada banyak orang. Ia hidup di permukaan kulit, tetapi tidak menembus lapisan dalam, karena cepat dihancurkan oleh sel-sel kekebalan. Dengan kerja yang baik dari sistem pertahanan tubuh, mikroba ini tidak menyebabkan penyakit menular. Oleh karena itu, streptokokus dianggapbakteri oportunistik. Namun, jika kekebalan seseorang turun dan ada luka di kulit, maka mikroba menembus ke lapisan dalam epidermis. Ada penyakit - streptoderma.
Ada kasus ketika streptokokus bergabung dengan patologi infeksi yang sudah ada. Dengan cacar air, herpes atau eksim, streptoderma memperburuk gejala penyakit yang mendasarinya. Patologi ini sering disertai dengan rasa gatal. Streptococcus memasuki kulit melalui luka akibat garukan. Dalam hal ini, dokter berbicara tentang streptoderma sekunder.

Apa yang dapat memicu timbulnya penyakit
Penyebab langsung streptoderma adalah agen penyebab - streptokokus. Namun, agar perkembangan penyakit dimulai, kondisi tambahan yang tidak menguntungkan diperlukan. Ini termasuk semua faktor yang berkontribusi terhadap penurunan kekebalan:
- stres;
- avitaminosis;
- penyakit kronis pada saluran pencernaan dan sistem endokrin;
- gangguan peredaran darah;
- infeksi akut masa lalu.
Pada anak-anak, gejala streptoderma dapat terjadi setelah menderita sakit tenggorokan atau demam berdarah. Penyakit ini disebabkan oleh mikroorganisme yang sama - streptokokus.
Selain itu, penyebab streptoderma juga dapat melanggar integritas kulit. Bagaimanapun, infeksi memasuki epidermis melalui luka. Goresan kecil, lecet dan gigitan bisa menjadi pintu masuknya bakteri.
Keasaman (pH) kulit juga berperan besar. Nilai normalnya adalahnilai dari 5,2 hingga 5,7 unit. Jika pH naik menjadi 6-7 unit, maka mikroflora epidermis terganggu. Hasilnya adalah lingkungan yang menguntungkan bagi pertumbuhan mikroba.
Seringkali orang dengan gangguan hormonal menderita streptoderma. Fungsi kelenjar endokrin yang tidak tepat mempengaruhi kondisi epidermis. Dengan ketidakseimbangan hormon, kulit menjadi berminyak dan tertutup komedo. Epidermis ini sangat rentan terhadap infeksi.
Rute transmisi
Apakah streptoderma menular? Infeksi dengan mudah berpindah dari orang yang sakit ke orang yang sehat. Metode transmisi berikut dapat dibedakan:
- Kontak. Patogen muncul pada kulit orang yang sehat setelah berjabat tangan atau kontak lain dengan epidermis pasien.
- Rumah tangga. Infeksi ini ditularkan melalui benda-benda yang digunakan oleh orang yang sakit.
- Airborne. Rute penularan ini jarang diperhatikan. Namun, orang yang sakit dapat mengeluarkan bakteri ketika mereka bersin dan batuk. Jika mereka mengenai kulit orang yang sehat, maka penyakit terjadi.
- Berdebu. Bakteri masuk ke kulit luka melalui debu yang terkontaminasi streptokokus.
Streptoderma pada orang dewasa jauh lebih jarang daripada pada anak-anak. Penyakit ini lebih khas untuk usia prasekolah dan sekolah dasar. Sudah cukup bagi satu anak untuk sakit, karena wabah infeksi ini dimulai di tim anak-anak. Orang dewasa paling sering terinfeksi melalui kontak dengan anak-anak yang sakit.
Streptoderma tidak membentuk kekebalan. Kambuh tidak jarang.
Jenis, bentuk danstadium penyakit
Infeksi dapat mempengaruhi lapisan superfisial kulit dan bagian epidermis yang lebih dalam. Dalam kasus pertama, penyakit ini disebut impetigo, dan yang kedua - ektima.
Dalam pengobatan, tahapan streptoderma berikut dibedakan tergantung pada kedalaman lesi epidermis:
- Bullous. Bakteri hanya menginfeksi lapisan permukaan kulit. Ruam muncul dalam bentuk gelembung kecil. Kemudian mereka terbuka, lukanya sembuh. Tidak ada jejak yang tersisa di epidermis. Biasanya infeksi menyerang kulit wajah.
- Non-bullous. Lepuh dan bisul besar terbentuk di kulit. Ditandai dengan kerusakan pada lapisan dalam epidermis. Kesehatan umum memburuk. Proses pengobatan penyakit stadium ini sangat panjang. Seringkali terdapat streptoderma nonbulosa pada lengan dan kaki.
- Kronis. Ini diamati dengan perawatan yang tidak memadai atau salah. Infeksi mempengaruhi area kulit yang luas (hingga 10 cm).
Dengan pengobatan yang tepat waktu, penyakit ini berakhir pada stadium bulosa. Dalam hal ini, kerusakan kulit terbatas hanya pada lapisan atasnya.
Juga, streptoderma diklasifikasikan tergantung pada sifat ruam. Bentuk penyakit berikut dibedakan:
- impetigo streptokokus;
- impetigo bulosa;
- streptoderma kering;
- kongesti streptokokus (impetigo seperti celah);
- panaritium periungal (turniol);
- ruam popok streptokokus;
- ektim vulgar.
Gejala streptoderma akan berbeda tergantung pada bentuk penyakitnya. Gambaran klinis dari berbagai jenispatologi akan dibahas lebih lanjut.
klasifikasi ICD
Menurut Klasifikasi Penyakit Internasional dari Revisi Kesepuluh, streptoderma mengacu pada infeksi pada kulit dan jaringan subkutan. Penyakit tersebut ditandai dengan kode L01 - L08. Kode streptoderma ICD-10 akan tergantung pada bentuk penyakitnya.
Paling sering penyakit ini terjadi dalam bentuk impetigo (kerusakan lapisan atas kulit). Dalam hal ini, ditunjuk dalam kode ICD-10 L01.
Lesi kulit dalam (ektim) dengan streptoderma dikodekan di bawah kode L08.8, yang berarti - "Infeksi lokal tertentu lainnya pada kulit dan jaringan subkutan".
Gejala umum
Bagaimana streptoderma dimulai? Masa inkubasi setelah infeksi adalah sekitar 7 hari. Kemudian tanda-tanda pertama penyakit muncul. Mereka bergantung pada bentuk patologi. Namun, adalah mungkin untuk membedakan gejala umum streptoderma, karakteristik dari semua jenis penyakit ini:
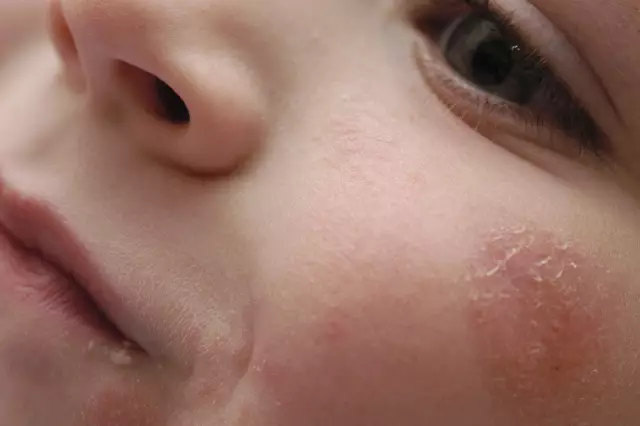
- Bintik merah pada epidermis. Mereka paling sering terlokalisasi di wajah, anggota badan, ketiak dan selangkangan, serta di lipatan kulit. Bintik-bintik itu bulat. Di area kemerahan, pengelupasan kulit dicatat.
- Ruam gelembung. Ukuran ruam dapat berkisar dari beberapa milimeter hingga 1-2 sentimeter.
- Gatal parah di daerah yang terkena.
- Nyeri dan bengkak pada kulit di tempat ruam.
- Pembengkakan kelenjar getah bening.
Selain itu, banyak pasien merasa lebih buruk. Ada kelemahan, malaise, sakit kepala. Suhu bisa naik hingga +38 derajat. Begitulah reaksinyatubuh untuk infeksi. Selanjutnya, kita akan membahas lebih detail gejala dari berbagai jenis streptoderma.
Gejala impetigo streptokokus
Penyakit paling sering terjadi dalam bentuk impetigo streptokokus. Ini adalah bentuk patologi yang paling ringan. Sedikit kemerahan muncul di kulit, dan kemudian vesikel (konflik). Di dalamnya ada konten bernanah. Konflik dapat tumbuh hingga 1-2 cm, ruam seperti itu terjadi terutama di wajah. Kemudian dinding mereka robek dan nanah keluar. Di lokasi ruam, kerak terbentuk, yang kemudian rontok. Saat kulit sembuh, noda tetap ada, yang kemudian menjadi pucat. Tidak ada jejak di tempat ruam. Penyakit ini berlangsung hingga 2-4 minggu.

Gambaran klinis impetigo bulosa
Impetigo bulosa lebih parah. Penyakit ini lebih sering terjadi pada bayi. Gelembung dengan bentuk penyakit ini biasanya muncul di lengan atau kaki. Mereka mencapai ukuran 1-2 cm, seiring waktu, mereka menerobos. Di tempat mereka, borok muncul yang sembuh untuk waktu yang lama. Gatal membuat pasien khawatir setelah gelembung terbuka. Bentuk penyakit ini selalu disertai dengan penurunan kesejahteraan yang signifikan: kelemahan, demam, pembengkakan kelenjar getah bening. Penyembuhan kulit bisa memakan waktu hingga 2 bulan.
Streptoderma kering
Streptoderma kering biasanya mudah ditoleransi. Hanya lapisan paling atas dari dermis yang terpengaruh. Ruam terbentuk dalam bentuk bintik-bintik putih atau merah muda yang ditutupi dengan sisik. Gelembung tidak diamati. Manifestasi penyakit praktis tidak mengganggu pasien, tidak ada penurunan kondisi umum. Namun, bentuk patologi ini berbahaya karena pasien tetap menular dengan kesehatan normal. Sangat sering, anak-anak dengan streptoderma kering menularkan infeksi ke orang lain.
Kongesti streptokokus
Bentuk streptoderma pada orang dewasa dan anak-anak ini cukup sering ditemukan. Ruam paling sering terlokalisasi di sudut mulut, lebih jarang di area sayap hidung dan mata.
Kemerahan muncul di area yang terkena. Kemudian sejumlah kecil gelembung terbentuk. Biasanya ruam tunggal dicatat. Seiring waktu, mereka terbuka sendiri, kerak dan retakan terbentuk di tempatnya, dan kemudian kulit sembuh.
Biasanya, makan tidak membuat Anda merasa lebih buruk, dan penyakit merespon dengan baik terhadap pengobatan. Namun, jenis streptoderma inilah yang sering menjadi kronis, terutama pada orang yang menderita penyakit gigi.

penjahat Paraungual
Dalam hal ini, streptokokus menginfeksi kulit di area dasar kuku pada jari tangan atau kaki. Pembengkakan dan kemerahan yang menyakitkan muncul di sekitar kuku. Kemudian gelembung terbentuk. Setelah membukanya, area yang terkena ditutupi dengan kerak coklat, dari mana nanah dilepaskan.
Panaritium streptokokus biasanya terjadi pada orang setelah kerusakan kulit di sekitar kuku selama prosedur manikur atau bintil kuku. Penyakit ini harus ditangani sedini mungkin. Jika tidak diobati, penolakan kuku dapat terjadi.

Ruam popok streptokokus
Dari semua jenis streptoderma superfisial (impetigo), bentuk penyakit ini ditandai dengan perjalanan yang paling parah. Patologi sering terjadi pada bayi, orang tua atau pasien terbaring di tempat tidur. Streptococci mempengaruhi lipatan kulit di ketiak, di selangkangan dan daerah gluteal, dan pada wanita - di bawah kelenjar susu. Penyakit ini menyerang anak-anak dan orang dewasa yang kelebihan berat badan yang memiliki banyak lipatan lemak di tubuhnya.
Peradangan kulit terjadi dengan rasa gatal, nyeri dan kemerahan yang parah. Kemudian gelembung terbentuk, yang bergabung satu sama lain. Seringkali, lesi streptokokus berkembang dengan latar belakang dermatitis popok atau ruam popok biasa, yang membuat perjalanan penyakit menjadi lebih parah. Selain itu, lipatan kulit terus-menerus dilembabkan oleh sekresi kelenjar keringat, yang meningkatkan iritasi epidermis. Bentuk penyakit ini ditandai dengan perjalanan yang panjang dan penyembuhan kulit yang lambat.
Gejala Ecthyma vulgaris
Ketika ektima vulgar terjadi, lapisan dalam kulit akan terpengaruh. Ini adalah bentuk streptoderma yang paling parah. Ini berkembang dengan penurunan kekebalan yang kuat: pada pasien dengan diabetes, tumor, infeksi virus.
Lesi ditandai pada kaki dan bokong. Lepuh besar dengan dinding tebal terbentuk, diisi dengan nanah. Setelah terobosan mereka, borok yang menyakitkan muncul, yang sembuh dengan sangat lambat. Bekas luka kasar tetap ada di kulit. Penyakit ini selalu disertai gejala keracunan umum: demam tinggi, lemas, pembengkakan kelenjar getah bening, sakit kepala.
Pengobatan streptoderma padabentuk yang parah seperti itu harus segera dimulai. Ecthyma vulgar sering diperumit oleh sepsis. Selain itu, stafilokokus sering bergabung dengan infeksi streptokokus, yang mengakibatkan lesi kulit yang lebih parah.
Diagnosis
Diagnosis dan pengobatan streptoderma dilakukan oleh dokter kulit atau terapis. Biasanya, penyakit sudah ditentukan selama pemeriksaan sesuai dengan keluhan pasien dan munculnya ruam. Metode laboratorium jarang digunakan. Terkadang hitung darah lengkap dilakukan. Peningkatan jumlah leukosit dan ESR menunjukkan adanya peradangan.
Dalam beberapa kasus, analisis bakteriofag dari isi vesikel diperlukan. Diperlukan untuk memilih metode terapi yang tepat. Selama penelitian, sensitivitas streptokokus terhadap berbagai jenis obat antibakteri ditentukan.
Obat luar
Bagaimana cara mengolesi area kulit yang terkena streptoderma? Pertanyaan ini sering membuat pasien khawatir. Sebelum mengoleskan salep, ruam harus diobati dengan larutan antiseptik berikut:
- hijau cemerlang;
- fucorcin;
- larutan yodium;
- asam borat"
- hidrogen peroksida;
- "Miramistin";
- "Klorheksidin";
- alkohol dan larutan air metilen biru;
- kalium permanganat.
Larutan alkohol dengan pewarna (hijau cemerlang, fukortsin, metilen biru) paling efektif mempengaruhi patogen. Namun, mereka tidak dapat digunakan untuk ruam di wajah, serta untukpengobatan streptoderma pada bayi dan orang tua. Obat-obatan ini dapat menyebabkan iritasi kulit. Anak-anak di bawah 3 tahun tidak dianjurkan antiseptik dengan yodium, klorheksidin dan Miramistin.

Ruam diobati dengan antiseptik 3-4 kali sehari. Anda dapat menerapkan pengobatan lokal bercak ke daerah yang terkena hanya 30 menit setelah menerapkan solusi.
Untuk streptoderma, salep dengan antiseptik dan antibiotik diresepkan:
- "Tsindol";
- salep seng;
- salep salisilat;
- "Baneocin";
- "Levomekol";
- "Synthomycin";
- "Streptosida";
- "Fusiderm".
Produk topikal ini menembus ke dalam lapisan epidermis dan mencegah pertumbuhan bakteri. Mereka dioleskan ke kulit atau digunakan sebagai kompres.

Penting untuk dicatat bahwa salep asiklovir tidak boleh digunakan untuk streptoderma. Ini adalah agen antivirus yang tidak mempengaruhi streptokokus.
Terkadang dokter kulit merekomendasikan salep hormonal dengan kortikosteroid untuk meredakan gatal. Dalam hal apapun dana tersebut tidak boleh digunakan secara mandiri. Pertanyaan tentang penunjukan mereka hanya dapat diputuskan oleh dokter yang hadir. Mereka tidak ditunjukkan kepada semua pasien. Mereka biasanya diresepkan untuk ecthyma streptokokus, perjalanan penyakit kronis, serta kombinasi streptoderma dengan dermatitis. Oleskan salep kortikosteroid "Pimafucort","Akriderm", "Triderm".
Selama perawatan, tidak disarankan untuk melakukan prosedur air yang higienis. Streptococcus tumbuh subur di lingkungan yang lembab, dan ruam cuci dapat menyebar ke area kulit yang sehat.
Antibiotik oral
Antibiotik oral untuk streptoderma tidak diindikasikan pada semua kasus. Pertanyaan tentang perlunya meresepkan obat antibakteri diputuskan oleh dokter yang hadir. Antibiotik harus diresepkan untuk ektim, lesi kulit yang luas, tanda-tanda komplikasi baru, serta demam tinggi dan gejala lain dari keracunan umum tubuh.
Pilihan obat antibakteri ditentukan oleh analisis isi ruam untuk kultur bakteriologis. Untuk infeksi streptokokus, obat penisilin paling efektif:
- "Amoksisilin";
- "Flemoxin Solutab";
- "Amoxiclav";
- "Augmentin".

Namun, penisilin sering menyebabkan reaksi alergi. Oleh karena itu, jika pasien memiliki efek yang tidak diinginkan, maka obat ini harus diganti dengan antibiotik makrolida, sefalosporin atau fluorokuinolon:
- "Klaritromisin";
- "Azitromisin";
- "Dijumlahkan";
- "Rovamycin";
- "Cefuroxime";
- "Siprofloksasin";
- "Levofloxacin".
Obat antibakteriditunjuk untuk jangka waktu 5 sampai 14 hari. Paling sering, antibiotik diberikan secara oral, pemberian intramuskular atau intravena hanya diindikasikan pada kasus yang parah.
Pencegahan
Penting untuk diingat bahwa streptoderma dapat menyebabkan komplikasi serius. Bakteri dapat mempengaruhi tidak hanya kulit, tetapi juga ginjal, lapisan jantung, dan tenggorokan. Komplikasi streptoderma dapat berupa nefritis streptokokus, rematik, radang amandel. Konsekuensi paling berbahaya dari penyakit ini adalah keracunan darah. Oleh karena itu, Anda perlu mengambil tindakan untuk mencegah infeksi streptokokus.
Setiap goresan dan luka kecil pada kulit harus dirawat dengan antiseptik dan pembalut harus diterapkan pada kerusakan. Penting juga untuk memperkuat kekebalan Anda: cobalah makan makanan yang kaya vitamin, hindari stres. Penyakit streptokokus (radang amandel, demam berdarah) harus diobati tepat waktu dan menjalani terapi sampai sembuh total.
Sangat penting untuk menghindari kontak dengan penderita streptoderma. Bahkan dengan ruam kulit kecil, Anda harus segera mengunjungi dokter kulit atau terapis. Langkah-langkah ini akan membantu mengurangi risiko infeksi.